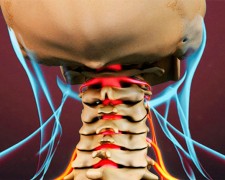
Что такое дорсопатия шейного отдела позвоночника и чем она опасна
При поражении шейного отдела позвоночника врачи часто ставят диагноз «дорсопатия». Эта патология объединяет в себе совокупность воспалительных и дегенеративных процессов в позвонках, дисках, сосудах и нервных волокнах. Под термином «дорсопатия» некоторые специалисты в области неврологии понимают любые нарушения или болезни, поражающие шейный отдел.
Чтобы понимать, как лечить болезнь, важно знать причины ее развития, а также симптомы и возможные осложнения при отсутствии грамотного лечения. Дорсопатия шейного отдела занимает 2 место по распространенности после поражения отдела поясницы.
Содержание
Немного о болезни
Дорсопатия – группа заболеваний, которая способна поражать любой отдел позвоночника. В неврологии это относительно новый термин, который введен в международную классификацию болезней под кодом МКБ-10: М53.0.
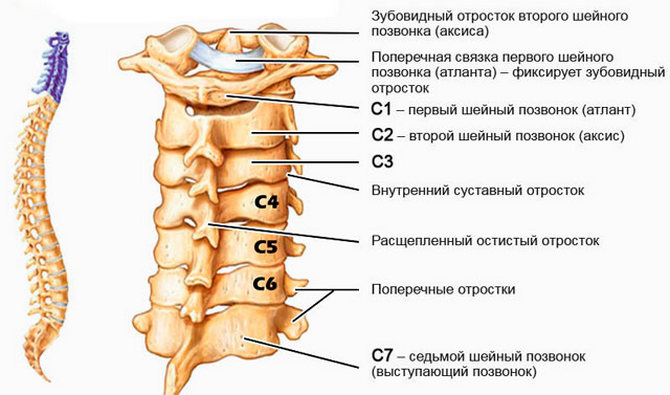
Шейный отдел позвоночника наиболее уязвим, поскольку ежедневно подвергается физическим нагрузкам, состоит из 7 позвонков, содержит множество сосудов, нервных тканей, хрящей, которые способны подаваться дегенеративным и дистрофическим изменениям.
Механизм развития болезни заключается в том, что при ряде неблагоприятных факторов происходит сдавливание сосудов, воспаление тканей, ущемление нервных корешков. Подобные патологические изменения вызывают нарушение мозгового кровообращения, приводят к изменению высоты позвонков, появлению сильной боли, парезу, снижению чувствительности конечностей. Такие изменения в структурах шейного отдела могут привести к инвалидности и другим осложнениям, снижающим качество жизни человека.
Дорсопатия, не является отдельным заболеванием, рассматривается как общее название нескольких неврологических болезней, поражающих шейный отдел позвоночника.
Причины и факторы риска
В основе болезни лежит несколько причин и предрасполагающих факторов, которые способны спровоцировать изменения в области шейного отдела:
- возрастные изменения костной и хрящевой ткани;
- малоподвижный образ жизни;
- статичная нагрузка на позвоночник;
- травмы;
- врожденное или приобретенное искривление позвоночника;
- нарушение обменных процессов;
- употребление алкоголя, курение;
- некачественное и несбалансированное питание;
- регулярные стрессы и нервные перенапряжения;
- частые простудные и вирусные заболевания.
Спусковым механизмом для развития дорсопатии выступают сопутствующие заболевания опорно-двигательного аппарата: ревматоидный артрит, миозит, межпозвоночная грыжа, остеомиелит, опухоли позвоночника.
Виды дорсопатии
В зависимости от причины, дорсопатию разделяют на несколько видов:
- Деформирующая – сопровождается искривлением позвоночного столба в области шеи, сопровождается позвоночными смещениями, чаще развивается на фоне остеохондроза.
- Вертеброгенная – развивается на фоне травм, спондилеза, остеомиелита, миозита и других заболеваний, чаще инфекционного происхождения.
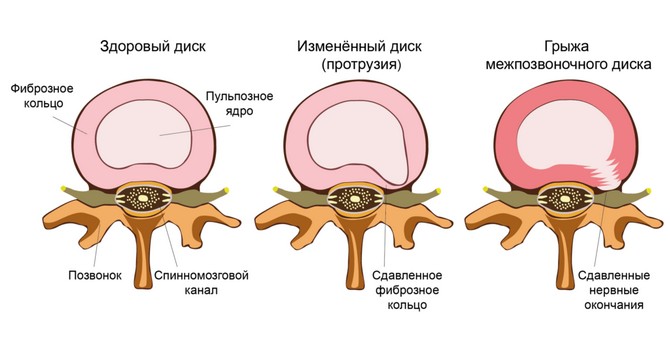
- Дискогенная – патологический процесс происходит непосредственно в хрящевой ткани на фоне разрыва и выпячивания фиброзного кольца. Приводит к появлению межпозвоночной грыжи.
Дорсопатия шейного отдела может поражать любой из 7 позвонков или окружающие их сосуды, нервные ткани, затрагивать мышцы и хрящи.
Клинические признаки
Основным симптомом дорсопатии шейного отдела позвоночника считаются интенсивные боли, усиливающиеся при любом движении телом, вдохе или кашле. Интенсивность болевого синдрома зависит от степени повреждения пораженных структур области шеи. Больные часто жалуются на «прострелы» при движении головой, также боль может отдавать в другие участки тела: под лопатку, грудину, руку, шейные лимфоузлы.
Помимо основных признаков болезни отмечаются и другие неприятные симптомы, среди которых:
- снижение чувствительности в верхних и нижних конечностях, онемение рук, шеи, языка (отмечается при ущемлении нервных корешков);
- паралич и парезы (в запущенных случаях);
- головная боль, головокружение;
- нарушение координации внимания;
- мушки перед глазами;
- холодные верхние конечности;
- скачки артериального давления;
- нарушение сердечного ритма;
- шум в ушах;
- напряжение мышц шеи.
В подавляющем большинстве симптомы дорсопатии развиваются медленно, поэтому при первых признаках болезни и по мере ее прогрессирования нужно обращаться к невропатологу. Своевременная диагностика и грамотно подобранная терапия позволяет замедлить или остановить разрушительные процессы в области шейного отдела, улучшить общее самочувствие больного.
Осложнения и последствия болезни
Если вовремя не диагностировать патологию или лечение подобрано неправильно, болезнь будет активно прогрессировать, что, в конечном итоге, приведет к осложнениям:
- частичное или полное разрушение межпозвоночных дисков;
- ограничение подвижность шейных позвонков;
- вегето-сосудистые нарушения: частые головные боли, шум в ушах, резкие скачки артериального давления;
- ишемия головного мозга, инсульт;
- снижение остроты зрения и слуха;
- парез или паралич конечностей;
- снижение чувствительности в ногах и руках.
Последствия дорсопатии могут быть и другими, поскольку все зависит от основного заболевания, которое спровоцировало повреждение сосудов и нервных тканей в области шейного отдела позвоночника.
Диагностика
При появлении первых симптомов дорсопатии шейного отдела необходимо обратиться к врачу, который после сбора анамнеза, назначит ряд обследований, среди которых:
- Миелография – позволяет определить патологические изменения в спинномозговом канале.
- УЗИ – обнаруживает грыжи, протрузии, но данный метод не всегда является достаточно информативным.
- КТ – проводит оценку позвоночного столба в нескольких проекциях.
- МРТ – определяет малейшие изменения в позвоночнике, хрящевой и мышечной ткани, также проводит оценку защемления нервных корешков, сужение спинномозгового канала. Данный метод диагностики считается наиболее информативным, позволяет врачу получить полную клиническую картину болезни.
Симптомы дорсопатии шейного отдела могут напоминать признаки инфаркта, поэтому важно провести дифференциальную диагностику, которая поможет исключить другие патологии.
Методы лечения
При дорсопатии шейного отдела позвоночника, прежде всего, нужно определить причину болезни и только потом составлять схему лечения, которая, чаще всего, состоит из купирования острой симптоматики, восстановления нервной деятельности, укрепления мышц, суставов, снижения риска осложнений.
В остром периоде, когда присутствует сильная и острая боль, рекомендуется соблюдать постельный режим, уменьшить физическую активность. Врач назначает ряд лекарственных препаратов, позволяющих купировать симптоматику, снять воспаление, улучшить подвижность позвоночника.
Когда острый период позади, врач расширяет схему лечения, включает:
- лечебную физкультуру;
- массаж;
- физиотерапию;
- гирудотерапию;
- иглорефлексотерапия;
- ношение шейного корсета (воротник Шанца);
- тракция (вытяжение позвоночника).
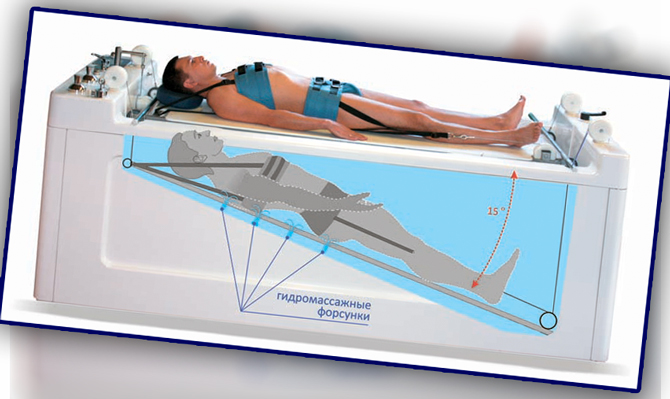
В качестве вспомогательной терапии врачом может быть рекомендовано народное лечение, которое отлично дополнит основное. К хирургическому лечению при дорсопатии шейного отдела прибегают редко и только в тех случаях, когда другие методики оказались неэффективными или в структурах позвоночника произошли необратимые дистрофические изменения.
Лечение дорсопатии шейного отдела позвоночника может занять от 7 дней до 1 месяца. Все зависит от степени поражения структур. Важно понимать, что данная патология имеет хроническое течение, что увеличивает шансы на рецидив при несоблюдении врачебных рекомендаций.
Медикаментозное лечение
Основой терапии дорсопатии шейного отдела позвоночника считается прием лекарственных препаратов. Врач назначает несколько групп медикаментов, каждая из которых оказывает определенное воздействие на причину и симптомы болезни:
- Анальгетики – снимают болевой синдром: «Кетанов», «Кеторол», «Баралгин».
- НПВС – снимают воспаление, купируют болевой синдром: «Нимид», «Индометацин», «Мелоксикам», «Диклофенак», «Ортофен». Назначают по 1-2 таблетки 3 раза в день, длительностью не более 10 дней.
- Миорелаксанты – снимают мышечный спазм: «Мидокалм», «Сирдалуд».
- Хондропротекторы – защищают хрящевую ткань от разрушения, способствуют ее восстановлению: «Терафлекс», «Артра», «Структум», «Хондроитин сульфат». Принимают курсами от 1 до 6 месяцев.
- Витамины группы B – улучшают состояние нервных тканей, обеспечивают организм полезными питательными веществами, улучшают обменные процессы: «Мильгамма», «Неуробекс», «Пентовит», «Нейрорубин».
Аптечные препараты для лечения дорсопатии назначаются в форме таблеток, уколов. Доза любого препарата, длительность его применения определяется врачом индивидуально для каждого больного. В случае, когда стандартная терапия не приносит результата или болезнь запущена, больному назначаются стероидные препараты или новокаиновые блокады.
Отдельного внимания заслуживают препараты для наружного использования, которые выпускаются в форме мази, гелей. В своем составе содержат компоненты с противовоспалительным, обезболивающим эффектом: диклофенак, кетонал, нимесулид и другие средства, позволяющие снимать боль, улучшать подвижность шеи. Хороший эффект можно получить от использования мазей на основе натуральных компонентов, которые помимо обезболивающего и противовоспалительного эффекта, оказывают раздражающее и согревающее действие: Эспол, Капсикам, Апизартрон. Наружные средства используют в комплексе с пероральным приемом лекарств. Наносят на область шеи 1 – 2 раза в день.
Физиотерапия
После того, как острый период позади, нет острой боли, врач назначает физиотерапевтическое лечение, позволяющее снять мышечный спазм, улучшить кровообращение, ускорить кровоток.
На практике чаще используют:
- электрофорез с применением лекарственных противовоспалительных препаратов;
- фонофорез;
- магнитотерапия;
- электрическая нейростимуляция;
- рефлексотерапия.
Лечебный курс физиотерапии определяется врачом индивидуально для каждого больного, но, в основном, не превышает 10 процедур.
ЛФК
Восстановить функциональность шейного отдела позвоночника невозможно без проведения лечебной физкультуры. Комплекс подбирается врачом-реабилитологом, состоит из простых упражнений, которые следует выполнять ежедневно:
- в положении стоя нужно поднимать и опускать плечи, задерживая их в таком положении несколько минут;
- ладонь следует положить на лоб, совершать наклоны головой вперед, назад, в стороны;
- проводить повороты головой вправо и влево;
- голову опустить вниз, пытаясь достать ею до груди подбородка.
Упражнения выполняют медленно по 5-10 раз каждое. При появлении острой боли в области шеи их нужно прекратить или снизить продолжительность.
Массаж
Пользу вне обострения болезни принесут массажные процедуры, которые должен выполнять массажист с навыками в лечении подобных заболеваний.
Неправильно проведенная процедура массажа может усилить болезненность, вызвать ущемление нервных корешков, чем спровоцировать повторное обострение.
Благодаря массажу улучшается кровоснабжение, расслабляются мышцы, ускоряется процесс восстановления. Врачом может назначаться также аппаратный или баночный массаж, эффективность которых можно заметить уже после первых сеансов. Для получения максимального терапевтического эффекта, достаточно 5-10 процедур.
Операции
Хирургическое лечение дорсопатии шейного отдела позвоночника проводится крайне редко и только в случае отсутствия эффекта от консервативной терапии, сильном ущемлении нервных корешков или при развитии межпозвоночной грыжи.
Существует несколько методик, при помощи которых может проводиться операция. Выбор методики зависит от степени болезни, возможностей клиники и квалификации врачей, где пациент проходит лечение.
В процессе операции при полном разрушении позвоночного диска проводят его удаление и замену. При сильном ущемлении нервных корешков проводится их фиксация специальными скобами. Если присутствует разрушение позвонков, хрящевых тканей, проводится установка имплантата.
Операция при дорсопатии шейного отдела позвоночника является крайней мерой, поскольку всегда присутствует риск осложнений.
Помощь народной медицины
В комплексе с официальными методами лечения часто используют рецепты народной медицины, которые снижают симптомы болезни, улучшают общее самочувствие пациента. В качестве лечебного сырья используют травы, продукты пчеловодства, некоторые овощи, эфирные масла и другие ингредиенты, из которых готовят отвары, мази, растирки или компрессы.
Рецепт №1
Для приготовления нужно взять 250 мл водки или 40% спирта, добавить 10 измельченных таблеток анальгина, 10 мл камфорного масла, 5 мл йода. Все ингредиенты перемешивают, настаивают 3 дня, используют для растирания области шеи, дважды в день.
Рецепт №2
Хорошей эффективностью обладает растирка с шалфеем, для которой понадобится 0,5 мл растительного или оливкового масла, 100 г сухого сырья шалфея. Поставить на огонь на 15-20 минут, остудить, убрать в темное место на 2 дня, затем процедить, растирать больные места. Вместе шалфея можно использовать цветки ромашки или комбинировать два растения по 50 г каждого.
Рецепт №3
Чтобы приготовить следующий рецепт, нужно в 0,5 л кипятка растворить 50 г соли, поставить на маленький огонь на 15 минут. После раствор остужают, смачивают в нем ткань, укладывают на область воспаления, сверху прикрывают полиэтиленом и теплым полотенцем. Держать такой компресс рекомендуется 30-60 минут.
Рецепт №4
Хорошим согревающим и противовоспалительным эффектом обладает средство, для приготовления которого понадобиться мед и аптечные горчичники. Лечение проходит следующим образом: натуральным медом смазывают больную область, накрывают салфетками, сверху ставят горчичники, предварительно смоченные в теплой воде, затем утепляют пищевой пленкой и шерстяным платком. Процедура длится не больше 15 минут.
Это далеко не все рецепты, которые предлагает народная медицина, но в независимости от выбранного метода, перед их использованием следует проконсультироваться с врачом.
Профилактика
Снизить риск развития дорсопатии шейного отдела позвоночника можно, если соблюдать некоторые профилактические мероприятия:
- здоровый и активный образ жизни;
- частые прогулки на свежем воздухе;
- правильное и витаминизированное питание;
- отказ от курения и алкоголя;
- ежедневная гимнастика, разминка;
- отказ от экстремальных видов спорта;
- избегать переохлаждения;
- повышение иммунитета;
- исключить стрессы и нервное перенапряжение.
Соблюдая элементарные правила, можно не только уменьшить риск дорсопатии, но и исключить другие заболевания опорно-двигательного аппарата. Врачи в области неврологии уверяют, что дорсопатия не является самостоятельным заболеванием, развивается как осложнение других болезней и может включать в себе ряд неврологических симптомов. Именно поэтому, прежде чем начинать лечение, важно выявить и устранить первопричину, только тогда можно ждать положительного прогноза на выздоровление.
Источники:
- https://silaspin.ru/bolezni/dorsopatiya-shejnogo-otdela-pozvonochnika
- https://doctor-neurologist.ru/dorsopatiya-shejnogo-otdela-pozvonochnika-prichiny-simptomy-i-lechenie
- https://doktor-ok.com/sindromy/bolevye-sindromy/dorsopatiya-shejnogo-otdela-pozvonochnika.html